
Het Maastricht Universitair Medisch Centrum introduceerde in 2009 een integraal risicomanagementsysteem en plaatste het onderwerp ‘veiligheid’ onvoorwaardelijk bovenaan de agenda. De raad van bestuur stelde zich hier vierkant achter en koos expliciet voor een bottom-upaanpak. Een goede keuze zo blijkt, want zeven jaar later is de risicobewustwording sterk toegenomen en zijn de kwaliteit en veiligheid van zorg verbeterd. Wat was daarvoor nodig en hoe kan het nóg beter?
‘Gij zult geen schade berokkenen’ (Primum non nocere!) is de belangrijkste regel in de gezondheidszorg. Een van de leidende principes in de strategie van het Maastricht Universitair Medisch Centrum (MUMC+) is niet voor niets: ‘Bij het MUMC+ werken we veilig’. Maximale veiligheid in patiëntenzorg en onderzoek realiseren staat voorop. Integraal risicomanagement gaat echter verder dan dat. Het wordt gevoed door het besef dat in wezen alle processen in de complexe organisatie die een ziekenhuis nu eenmaal is, risico’s met zich meebrengen.
Een van de leidende principes in de strategie van het MUMC+ is: ‘Bij het MUMC+ werken we veilig’.
Wat is Integraal Risicomanagement?
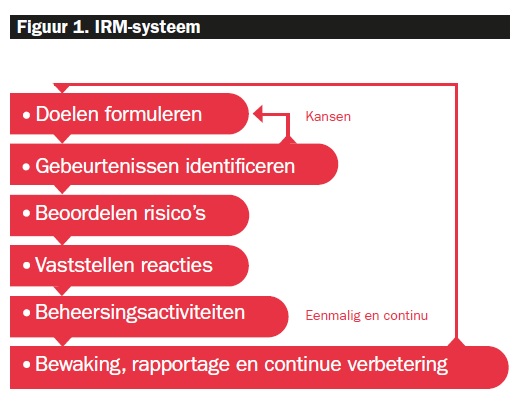
Om ‘in control’ te blijven, is risicomanagement nodig. Het MUMC+ heeft gekozen voor een Integraal Risicomanagementsysteem (IRM): een continu, gestructureerd en organisatiebreed proces om de relevante risico’s te identificeren, prioriteren, analyseren en beheersen (zie figuur 1).
Onder integraliteit wordt verstaan dat risicomanagement op verschillende organisatieniveaus (strategisch, tactisch en operationeel) en in verschillende domeinen (patiënt, personeel, informatie, facilitair en financieel) wordt toegepast. De risico’s zijn meestal onderling verbonden en kunnen elkaar versterken. Bij het onderkennen en beheersen van risico’s heeft het voorkómen van schade aan patiënten steeds de hoogste prioriteit.
Wat was de aanleiding voor de start van risicomanagement?
De aanzet voor Integraal Risicomanagement in het MUMC+ werd in 2009 gegeven door de raad van toezicht en gebeurde mede vanwege maatschappelijke ontwikkelingen:
– Het landelijke VMS Veiligheidsprogramma ‘Voorkom schade, werk veilig’ (2008), gericht op het implementeren van veiligheidsmanagementsystemen (VMS) en verbeterprojecten op 10 inhoudelijke thema’s, zoals het voorkomen van infecties, high risk medicatie en screening van kwetsbare ouderen.
– Zorgbrede Governance Code (2010); regels voor goed bestuur, toezicht en verantwoording in de gezondheidszorg.
– Landelijk NIVEL-onderzoek naar vermijdbare schade in de gezondheidszorg (2008).
De raad van bestuur heeft IRM vanaf het begin ondersteund. Effectief risicomanagement is immers alleen mogelijk als het gedragen én actief uitgedragen wordt door de top van de organisatie.
De zorg kan leren van de chemie- en luchtvaartsector
De zorg bestaat uit inhoudelijk complexe processen waarbinnen men altijd op elkaar moet kunnen vertrouwen. Effectief teamwork, heldere taken en procedures, en discipline liggen aan de basis van het nemen van de juiste beslissingen, die vaak snel moeten worden genomen. In dit opzicht lijkt de zorg op bijvoorbeeld de luchtvaart of de chemische industrie. Niet toevallig sectoren die voorop lopen als het gaat om integraal risicomanagement omdat de veiligheidsrisico’s in deze sectoren zeer hoog zijn. In de luchtvaart is eind jaren zeventig, naar aanleiding van enkele grote ongelukken, fors geïnvesteerd in veiliger werken. Zo is bijvoorbeeld crew resource management ontwikkeld om incidenten die ontstaan door slechte samenwerking in de cockpit, te voorkomen.
Bij de start van het integraal risicomanagementprogramma haalde het MUMC+ een veiligheidsexpert van chemiebedrijf DSM in huis.
Calamiteiten in de chemie leidden ook in deze sector tot een groter veiligheidsbewustzijn. Om die reden haalde het MUMC+ bij de start van IRM een veiligheidsexpert van chemiebedrijf DSM in huis, die het management van het ziekenhuis 2,5 jaar lang intensief ondersteunde. Met hulp van de externe expert werd onder meer geïnvesteerd in het opzetten van een programma met sturing op duidelijke doelen en resultaten. Dit heeft geen enkel ander ziekenhuis gedaan. Er is een duidelijker protocollair systeem opgezet, vooral gebaseerd op de talloze richtlijnen en wetgeving waar ziekenhuizen aan moeten voldoen. Elk protocol heeft nu een eigenaar, die er onder meer voor zorgt dat het protocol op gezette tijden, of als daar aanleiding toe is, wordt geüpdatet.
Leren van fouten is essentieel
Tegelijkertijd is werk gemaakt van het decentraal melden van incidenten. Medewerkers worden opgeroepen (bijna-)incidenten te melden, met als doel ervan te leren en te verbeteren. Dat ging in het begin overigens niet vanzelf, medewerkers moesten eerst het gevoel krijgen dat het ‘veilig’ was om incidenten te melden. Dus geen ‘blame and shame’, maar juist leren van fouten.
Er was al veel kennis en ervaring in huis. Daarop werd voortgeborduurd.
Om integraal risicomanagement te laten slagen, moet het iets ‘van de mensen zelf zijn’. Er is daarom voor gekozen om het bottom-up te laten groeien. Het programma is bij de start geïntegreerd in lopende activiteiten en projecten. Zo was het niet ‘weer iets nieuws’. Laaghangend fruit kon direct worden geplukt. Voor de laboratoria bijvoorbeeld was incidentmelding al langer een gewoonte; het Facilitair Bedrijf had de PDCA-cirkel al succesvol in het dagelijks werk geïntegreerd, gebaseerd op ISO-normen en certificeringen; dankzij het Decubitus-project liep het aantal patiënten met decubitus al jaren terug. Deze en andere projecten zijn ingezet als voorbeeld waardoor de betrokken medewerkers bovendien de erkenning kregen die ze verdienden. Zo was meteen duidelijk dat er al veel in huis was, wat motiverend werkte.
 Veiligheidsprogramma High5: vijf domeinen
Veiligheidsprogramma High5: vijf domeinen
Bij de ontwikkeling van een veiligheidscultuur staat het vergroten van het veiligheidsbewustzijn van medewerkers voorop. Elke medewerker, van hoog tot laag, moet ervan doordrongen zijn dat veiligheid persoonlijke betrokkenheid vereist. Goede communicatie is daarbij cruciaal. Het IRM-programma van het MUMC+ kreeg de pakkende titel ‘High5’ en werd op die manier bij medewerkers onder de aandacht gebracht.
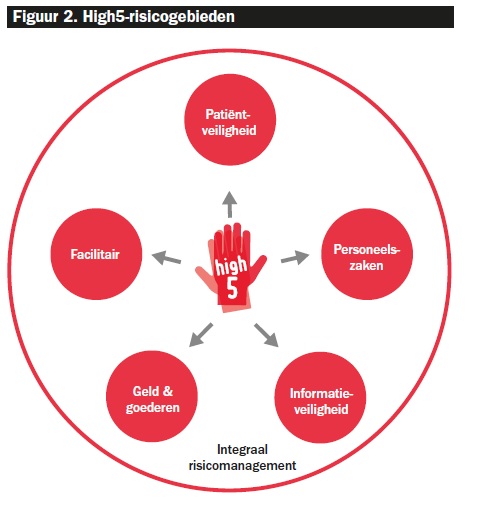
High5 staat voor samen successen vieren, teamwork, kennis delen en transparantie. High5 staat ook voor de vijf risicogebieden.
High5 staat voor samen successen vieren, teamwork, kennis delen en transparantie. High5 staat ook voor de vijf risicogebieden waarop IRM betrekking heeft en waarmee iedereen in het ziekenhuis te maken heeft (zie figuur 2). Het is juist door de uitwerking van het veiligheidsbeleid op deze vijf domeinen dat iedereen handvatten heeft gekregen om zelf verantwoordelijkheid te nemen en effectief met risico’s om te gaan. Via High5 geeft het ziekenhuis gemeenschappelijk betekenis aan integraal risicomanagement. Risicobewustwording is een kwestie van ‘frappez toujours’, de aandacht trekken én vasthouden.
Hoe ging het in zijn werk?
Multimediale campagnes belichten telkens verschillende aspecten van IRM. Middelen die succesvol zijn ingezet zijn onder meer het 5×5=veilig boekje, posters, sirene-acties, nieuwsbrieven, lunchbijeenkomsten, inloopsessies, Kennisplein en reguliere interne middelen. Het Kennisplein is een digitale omgeving waar medewerkers van het MUMC+ informatie kunnen vinden over kritische taken, waaronder veiligheid.
Belangrijke winst van High5, inmiddels een begrip in het MUMC+, is dat het programma het gesprek over integrale veiligheid een flinke impuls heeft gegeven. Zowel tussen leidinggevenden en medewerkers, als tussen medewerkers onderling. Dit vergroot het bewustzijn, men ondersteunt elkaar, geeft elkaar feedback en deelt successen. Door elk jaar vijf centrale thema’s te benoemen, krijgt het programma bovendien focus. De prioriteit ligt altijd daar waar deze het hardst nodig is (toprisico’s). Dankzij de thematische werkwijze zijn resultaten beter meetbaar en zijn goede voorbeelden en projecten beter zichtbaar.
Bewust Veiliger werkt!
Uit risico-inventarisaties blijkt een sterke relatie tussen gedrag en cultuur aan de ene kant, en patiëntveiligheid aan de andere kant. Sturing op gewenst gedrag is dus noodzakelijk. Voorwaarde is dan wel dat gewenste normen, waarden en overtuigingen over veiligheid expliciet gemaakt zijn. Het MUMC+ doet dat via High5 met onder meer het boekje 5×5=veilig, waarin gewenst gedrag op de vijf domeinen inzichtelijk is gemaakt.
Het programma ‘Bewust Veiliger’ legt expliciet de relatie tussen gedrag en de vijf risicogebieden.
Het programma ‘Bewust Veiliger’ legt expliciet de relatie tussen gedrag en de vijf risicogebieden. Natuurlijk staat patiëntveiligheid voorop. De uitvoering van dit programma is een verantwoordelijkheid van elke Resultaat Verantwoordelijke Eenheid (RVE).
Met behulp van IZEP (Zelfevaluatie Patiëntveiligheidscultuur, NIVEL, 2006) maakt elke afdeling een zelfevaluatie op basis waarvan verbeterthema’s per team of afdeling worden opgesteld. De verbeterthema’s hebben vooral tot doel het gesprek over veiligheid te stimuleren en zo gaandeweg de veiligheidscultuur te verbeteren. De IZEP is speciaal ontwikkeld met het doel het begrip veiligheidscultuur te concretiseren. Het maakt duidelijk hoe de huidige cultuur van de afdeling zich verhoudt tot de gewenste cultuur. Met de IZEP wordt zichtbaar waar de afdeling staat op de cultuurladder.
Elk verbeterthema heeft een eigenaar, het RVE-management monitort de uitvoering van elk plan van aanpak. Tijdens inloopsessies worden resultaten gedeeld. Ook vinden jaarlijkse workshops plaats en wordt kennis gedeeld via het Kennisplein op intranet. De RVE Operatieve Geneeskunde heeft daar nog iets extra’s aan toegevoegd. Als extra stimulans wordt jaarlijks de Bewust Veiliger-prijs uitgereikt aan het team met de beste resultaten.
Aantoonbare verbetering van kwaliteit en veiligheid van zorg
Bewust Veiliger heeft aantoonbaar geleid tot verbetering van de kwaliteit en veiligheid van zorg. Voorbeelden zijn de ‘time-out’ en Safety Checklist (zie kader) bij operaties en andere interventiebehandelingen, de implementatie van landelijke VMS-thema’s, betere handhygiëne (desinfectiepompje aan elk bed), heldere kledingvoorschriften en implementatie van antistollingsbeleid. Overigens zijn op alle domeinen van High5 resultaten geboekt. Voorbeelden zijn bewustwording van de noodzaak van bronregistratie zodat tijdig en juist kan worden gefactureerd, het vergroten van informatieveiligheid, de integrale aanpak rond de toepassing van medische gassen en het vergroten van medewerkers veiligheid. High5 is inmiddels een standaard agendapunt op elk overleg, en van incidenten en calamiteiten wordt geleerd.
5 succesfactoren van High5
|
Erkenning
Sinds de invoering van IRM heeft het MUMC+ flinke stappen gezet en ook de erkenning daarvoor gekregen. In 2010 won het ziekenhuis de Nationale Patiëntveiligheid Award van de IGZ. In 2013 werd het MUMC+, samen met het Rijnstate Ziekenhuis, door het NIAZ (Nederlands Instituut Accreditatie Zorg) betiteld als ‘Best Practice voor IRM’. Het academisch ziekenhuis was bovendien een van de eerste ziekenhuizen in Nederland met een NEN 7510-certificatie voor ‘veilige omgang met informatie voor de gezondheidszorg’.
Via het programma High5 lag de focus op risicobewustwording en op het creëren van een veiligheidscultuur, de ‘zachte’ kant van risicomanagement.
Via het programma High5 heeft de focus in het MUMC+ vooral gelegen op risicobewustwording en op het creëren van een veiligheidscultuur, de ‘zachte’ kant van risicomanagement. Aan de ‘harde’ (systeem)kant is gewerkt aan het retro- en prospectief signaleren en beheersen van strategische, tactische en operationele risico’s. De komende jaren zet het MUMC+ in op het verder optimaliseren van het IRM-systeem. De aandacht gaat dan vooral uit naar meer systematisch en integraal. Aandachtspunten zijn de aanpak van de zogenoemde ‘silo-benadering’ waardoor risico’s niet altijd in samenhang worden opgepakt en het standaard uitvoeren van risico-inventarisaties bij het stoppen of starten van nieuwe activiteiten.
Best Practice: Hoog-risicomedicatiebereiding door apotheek 
Het blijkt veiliger om (hoog-risico) medicatie door de apotheek te laten bereiden, in plaats van door de verpleegkundigen, zoals het in het verleden gebeurde. Onder de naam FENIKS voerden twee afdelingen een pilot uit waarbij de apotheek intraveneuze medicatie klaarmaakt via standaard protocollen en kwaliteitschecks. Het aantal medicatiefouten daalde van 40 naar 1%, het risico op contaminatie daalde van 8 naar 0%. Circa 78% van de verpleegkundigen ervaart dit als een verlichting van de taken. Na anderhalf jaar werd deze werkwijze ziekenhuis breed uitgerold. Succesfactoren zijn dat er veel aandacht is voor voorlichting en draagvlak (zodat verpleegkundigen dit niet als uitholling van hun takenpakket ervaren); en het uitvoeren van pilots, leren van ervaringen en daarna pas uitrol in het hele ziekenhuis. Het MUMC+ won hiermee de Nationale Patiëntveiligheid Award in 2010. |
Naar risicogestuurd werken
Een van de grootste uitdagingen is de overgang van integraal risicomanagement naar risicogestuurd werken. De risicoprocesstappen (identificeren, analyseren, beoordelen, reageren en rapporteren) worden dan in de dagelijkse werkprocessen, door medewerkers in alle lagen van de organisatie, toegepast.
Risicogestuurd werken heeft veel overeenkomsten met de lean-filosofie: het gaat erom dat de werkvloer zelf verbeterkansen en -doelen identificeert, de benodigde beheersmaatregelen invoert en de effectiviteit ervan beoordeelt.
Behoefte van de patiënt staat centraal
Bij het identificeren van de verbeterkansen staat het begrip ‘patiëntwaarde’ centraal: wat is de behoefte van de patiënt en hoe kan daar het beste aan worden voldaan? Risicogestuurd werken vereist een andere rol van het management, dat meer moet loslaten en meer ruimte moet bieden aan medewerkers. Leidinggevenden krijgen daardoor een meer coachende en faciliterende rol, waarbij voorbeeldgedrag zeer belangrijk is.
Om managers daarin te ondersteunen, investeert het MUMC+ momenteel in opleidingen voor coachend leiderschap. Het ziekenhuis is zich er bovendien van bewust dat ook de patiënt zelf een grotere rol kan spelen op het gebied van (patiënt)veiligheid. Uiteraard altijd met respect voor de patiënt en zijn situatie. Via onder meer posters wordt de patiënt nadrukkelijk uitgenodigd vragen te stellen, verpleegkundigen of artsen aan te spreken op onveilig gedrag (bijvoorbeeld handen niet wassen) en gevraagd zelf verantwoordelijkheid te nemen door te zorgen voor het medicatiepaspoort.
| Best Practice: Implementatie Safety Checklist
Om het aantal vermijdbare incidenten te reduceren en de veiligheid van de patiënt te borgen, is de Safety Checklist ontwikkeld. Deze heeft als doel de communicatie in het perioperatieve proces te verbeteren en enkele cruciale zogenoemde ‘never-events’ te vermijden. Het gebruik van de Safety Checklist zorgt dat er aandacht is voor veiligheid op piekmomenten. De Safety Checklist is multidisciplinair ontwikkeld, breed geïntroduceerd en opgenomen in het programma Bewust Veiliger. De Safety Checklist wordt gebruikt bij iedere te opereren electieve en acute patiënt. Op basis van audits, diepteanalyses en naar aanleiding van incidenten wordt de Safety Checklist duurzaam verbeterd. |
Communicatie is absoluut een van de succesfactoren van het IRM geweest. Belangrijk onderdeel daarin was het zichtbaar maken van resultaten op allerlei momenten en via allerlei communicatiemiddelen. Toch wil het MUMC+ ook op dit gebied verder verbeteren. Binnenkort wordt een bestuurlijk dashboard gelanceerd dat in een oogopslag resultaten toont en ruimte biedt voor het verhaal erachter. Via digitale borden op de verpleegafdelingen vindt in de toekomst real-time monitoring van resultaten plaats, wat naar verwachting een stimulans voor verbetering op de werkplek is.
Tot slot
In het MUMC+ heeft IRM zijn waarde bewezen. Hoewel er zeker nog ruimte is voor verbetering, tonen evaluaties overtuigend aan dat de kwaliteit en de veiligheid van de zorg zijn toegenomen. De veiligheidscultuur is sterk verbeterd, evenals de risicobewustwording, van hoog tot laag in de organisatie. De belangrijkste succesfactoren zijn de aansturing vanuit het (top) management, voorbeeldgedrag van leidinggevenden en projectmatig werken met duidelijke doelen en krachtige communicatie. Het creëren van eigen verantwoordelijkheid van medewerkers, eigenaarschap én de ruimte om zelf verbeteringen te realiseren, hebben ertoe geleid dat veiligheid een zaak van iedereen is geworden.
Er ligt nu een stevig fundament waarop integraal risicomanagement verder vorm kan krijgen. Veiligheid is immers nooit klaar, risico’s zullen er altijd zijn en de beheersing ervan vraagt voortdurend aandacht. High5 voor veiligheid!
Literatuur
Branche Organisatie Zorg (2010). Zorgbrede Governance Code.
EMGO+ Instituut/VUmc en NIVEL (2008). Monitor Zorg gerelateerde schade.
Struben, Z. en C. Wagner (2006). Ontwikkeling van een Instrument voor Zelf Evaluatie van de Patiëntveiligheidscultuur (IZEP), NIVEL.
Barbara Janssen-Solberg is Beleidsadviseur Integraal Risico Management bij het Maastricht Universitair Medisch Centrum. Contact: barbara.solberg@mumc.nl. Zij is teven eigenaar van Durf in Zorg, www.durfinzorg.nl.
Bron: Sigma, nr. 3 2016
 Veiligheidsprogramma High5: vijf domeinen
Veiligheidsprogramma High5: vijf domeinen
